
תחזית בריאות:
מטופלים מהבית
רפואה מרחוק, בינה מלאכותית ורפואה מותאמת אישית, מכשירים לבישים, מכשירים מדווחים ונשלטים מרחוק (IoT) ועוד – הטכנולוגיה משנה לגמרי את פני הרפואה, והשינוי הוא עמוק ומשפיע על התנהגות המטופלים והרופאים כאחד
המפץ הגדול של הקורונה הזניק אותנו קדימה בעשור, והביא לשינויים משמעותיים בכל התחומים, אבל אולי יותר מכל הדבר בא לידי ביטוי במגזר הבריאות. הצורך במציאת פתרונות לניטור המגיפה, העומס על בתי החולים, הריחוק החברתי, כל אלה ועוד הגבירו את הצורך בטכנולוגיה מתקדמת המאפשר ניטור מרחוק, ניתוח נתונים מהיר וביצוע פרוצדורות רפואיות בסיוע אמצעים דיגיטליים, והביאו לצמיחה אדירה של הבריאות הדיגיטלית שמשנה בימים אלה את מערכת הבריאות. ישבנו לשיחה עם משה קליימן, מנכ"ל Matrix Medika, המספקת שירותים מקצה לקצה עבור חברות טכנולוגיה בתחום הרפואי, על חדשנות משבשת, ועל מה צפוי לנו בשנים הקרובות.
"הצמיחה של ענף הבריאות הדיגיטלית צפויה להמשיך וללוות אותנו גם בעידן הפוסט-קורונה", אומר קליימן, "כבר היום השילוב של שירותים פרונטליים ומקוונים הפך לחלק אינטגרלי ממערכת הבריאות וכל מיזם חדש שקם משלב את הדיגיטל כחלק אינטגרלי מהמוצר, וזאת מגמה שרק הולכת ומתחזקת. רק כדי לסבר את האוזן, על פי דוח IQVIA, בשנת 2020, התווספו יותר מ-90,000 אפליקציות בתחום הבריאות הדיגיטלי לחנויות האפליקציות, זה ממוצע של 250 אפליקציות חדשות ביום. חברת המחקר Global Market Insights מעריכה כי גודלו של תחום הבריאות הדיגיטלית, שעמד ב-2020 על כ-141 מיליארד דולר, יזנק פי 3 ל-427 מיליארד דולר ב-2027. הטכנולוגיות הדיגיטליות פה להישאר, כי הן נותנות מענה על האתגרים הגדולים של הרפואה בתקופה שלנו, כמו המחסור בכוח אדם רפואי, העלייה בתוחלת החיים, וכמובן מענה רפואי טוב יותר למחלות, פיתוח מהיר יותר של תרופות וחיסונים וגילוי מוקדם ומניעה."
רפואה מרחוק / טלמדיסין – מרכז הטיפול עובר לבית
השינוי הדרמטי שמחוללת הבריאות הדיגיטלית במערכת הבריאות מגיע בזמן. עם העלייה בתוחלת החיים, חלה התגברות מואצת של תחלואה כרונית ברחבי העולם, כאשר המטופלים הכרוניים, ברובם מבוגרים, הם הצרכנים העיקריים של שירותי הבריאות. אבל מערכת הבריאות במבנה הנוכחי שלה לא באמת ערוכה לטיפול בחולים כרוניים, והתוצאה היא עומס ואיום על יכולתה לתפקד ביעילות. כיום, אם אנחנו לא מרגישים טוב, אנחנו הולכים לרופא, קובעים פגישה עם מומחה, עושים בדיקות, מבקשים פענוח אז מקבלים טיפול. תהליך ארוך, מסורבל ומייגע. בעזרת הטכנולוגיה, מתחילה תנועה לכיוון המטופל, שתשנה את התהליך הזה מהיסוד.
המטופל באופן הדרגתי הופך להיות "מטופל מהבית", האינטראקציות שלו עם הרופא מתנהלות בחלקן באופן דיגיטלי, והוא מקבל לידיו חלק מהאחריות לניהול המחלה שלו. זה משנה את מערכת היחסים המסורתית בין המטופל לרופא ואת מערכת הבריאות עצמה, שבעתיד תצטרך להיות הרבה יותר מעורבת בבריאות ולא רק במחלה, לתת תמיכה ולחנך לגבי שינה, תזונה, שתיה, פעילות גופנית, כמו גם תרופות. המטרה היא באופן אקטיבי להחזיק חולים כרוניים ובכלל את כולנו במצב בריא במקום להגיב כשהמטופלים נעשים חולים.
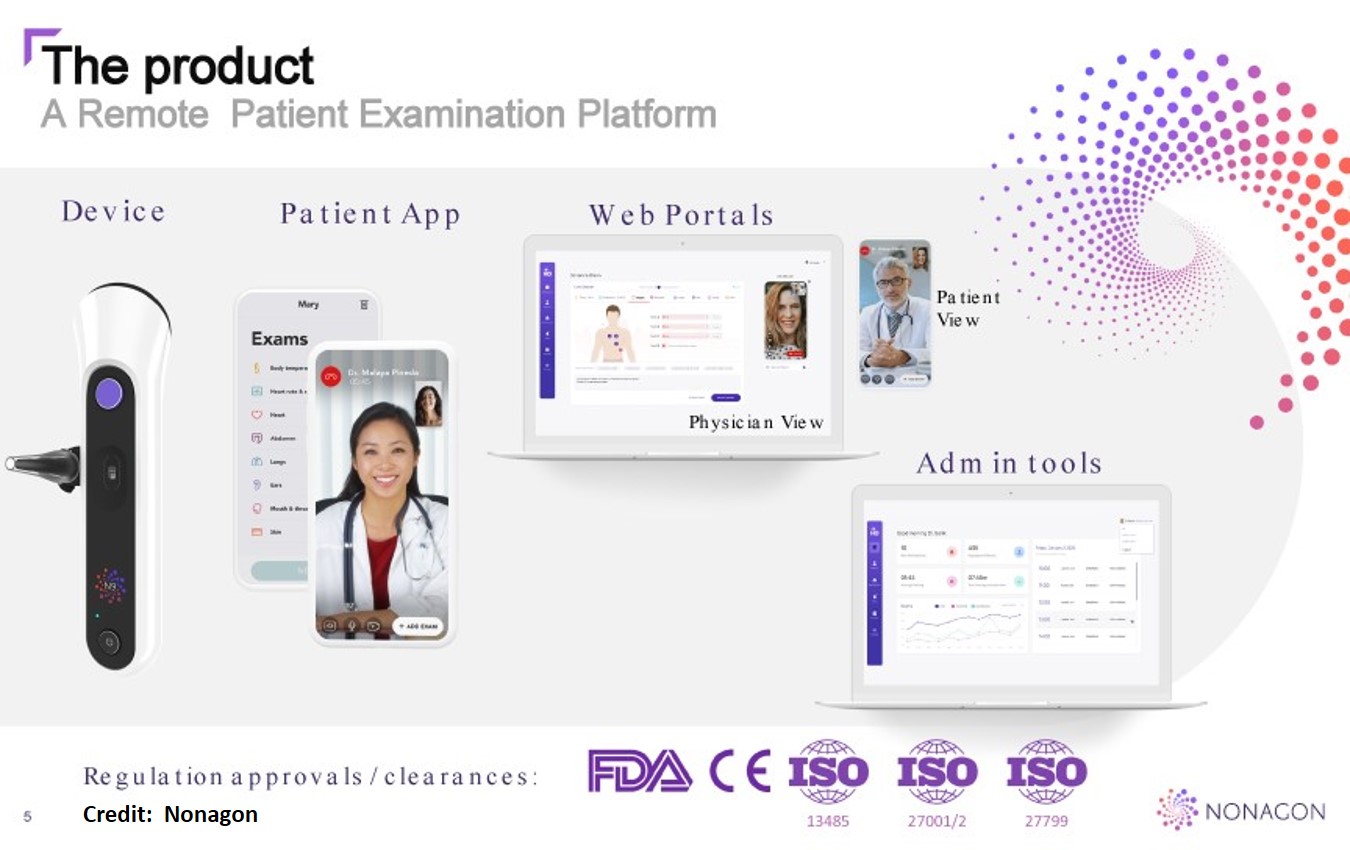
לדברי קליימן, "אנחנו עוד לא שם, אבל קרובים לזה יותר מאי פעם. כבר היום טכנולוגיות לטיפול מרחוק, ביג דאטה, בינה מלאכותית,IoT ועוד – מאפשרות לקיים ביקורים וירטואליים אצל הרופא, לנטר מרחוק את מצבם הבריאותי של המטופלים, לבצע בדיקות מהבית באמצעות מכשור חדיש ועוד. למשל, מערכת נונגון (Nonagon), אשר היינו שותפים לפיתוחה עד וכולל האישורים הרגולטוריים, כוללת אפליקציה ומכשיר בדיקות מרחוק, המאפשרים קבלת שירות רפואי בזמן אמת (אבחון, הפניה או קבלת מרשם) על ידי רופא מוסמך, ומטרתה צמצום העומס במרפאות קהילתיות ב- 80%.
טכנולוגיית IoT צוברת תאוצה. למשל, אם יש לך שעון חכם, הרופא יכול לקבל מידע כמו לחץ דם, דופק, שעות שינה ועוד באופן שוטף, ולבחון שינוי לאורך זמן. השעון גם יכול לשלוח התראות לרופא על נפילה, שינוי קיצוני בלחץ דם וכד'; בארה"ב קיימים בתי חולים וירטואליים, שכל המטופלים בהם נמצאים בבית. אחיות יושבות מול המסכים, ואם קורה משהו, הן מזעיקות את הרופא. אגב, עם הפריסה של רשתות התקשורת 5Gבישראל, ישתחרר חסם מאוד משמעותי בטלמדיסין, נקבל חוויית גלישה מתקדמת, בקצבים שלא הכרנו וחיבורים יציבים, וזה ישפר משמעותית את חווית השימוש בטלמדיסין.
כאמור, חלק מסמכויות הטיפול וניהול התהליך עוברות למטופל. אנו מתרגלים לנהל באופן עצמאי את הבריאות שלנו, וכבר מצפים מהמערכת לתת לנו את הכלים לעשות את זה נכון. כמעט בלי שנשים לב המטופל עובר למושב הנהג. על הרקע הזה, זה לא מפתיע שאפליקציות המסייעות לחולים במחלות כרוניות לנהל את המחלה, הן כמעט חצי מכלל האפליקציות המפותחות כיום בתחום הרפואה. על פי דוח IQVIA שיעור האפליקציות שמסייעות לנו בניהול המצב הבריאותי גדל מ-28% ב-2015 ל-47% ב-2020. צריך להבין, שהמטופלים של היום הם "צרכני רפואה" לכל דבר ועניין. הם מנהלים מחקר מקיף, מתייעצים ברשתות החברתיות, וצורכים הרבה מידע נכון וגם הרבה דיסאינפורמציה, וזה כבר עוד עניין בפני עצמו. האופן שבו הדיסאינפורמציה מערערת את האמון שלנו במערכת הבריאות. אבל זה נושא אחר."
שימוש בבינה מלאכותית לצרכי דיאגנוסטיקה ורפואה מונעת
תוך שנתיים 2/3 ממקבלי ההחלטות בארגוני בריאות יסמכו על בינה מלאכותית בעיבוד תיקים רפואיים ו-62% בניתוח דיאגנוסטי
"זה לא סוד שהעומס על הרופאים במערכת הבריאות הוא גדול", אומר קליימן, "לרופא יש בממוצע 7 דקות למטופל, זה לחץ אדיר, והצורך בכלים שיכולים לעשות אוטומציה חלקית של עבודת הרופא והצוותים הרפואיים הוא גדול מאוד. במקביל, עם מעבר מרכז הכובד לדיגיטל בתקופת הקורונה, הצטבר לנו דאטה בהיקף עצום, וכדי שתהיה לו משמעות, אנחנו זקוקים לאמצעים שיהפכו אותו לחוכמה, ויקלו את העומס על מערכת הבריאות, כמו גם ישפרו את יכולת האבחון והחיזוי של מחלות. השימוש בבינה מלאכותית לצרכים של אוטומציה, דיאגנוסטיקה ורפואה מונעת כמעט מתבקש."
גם במערכות הבריאות כבר מבינים את זה. על פי סקר שערכה אינטל בקרב מקבלי החלטות בכירים בארגוני בריאות, ב-2018 37% אמרו שהארגון שהם עובדים בו הטמיע או מתכנן להטמיע בינה מלאכותית, ב-2020, רגע לפני פרוץ המגפה, הנתון טיפס ל-45%, ואחרי שהקורונה התחילה להתפשט, הנתון זינק ל-84%. בנוסף, האמון בטכנולוגיית AI גבוה, עם 2/3 שאומרם שהם יסמכו על בינה מלאכותית בעיבוד של תיקים רפואיים תוך שנתיים, ו-62% לניתוח דיאגנוסטיקה.
"לפעמים קיים פער בין התכנון לביצוע בפועל, בין החדשנות הטכנולוגית לבשלות של השוק", אומר קליימן, "ניתן לציין כדוגמה אפליקציות של אלגוריתמי למידת מכונה המסייעים לרופאים בניתוח תוצאות של בדיקות דימות כמו CT ורנטגן, כולל סטארט-אפים אשר הוכרזו כמבטיחים, עם טכנולוגיה חדשנית, ובכל זאת היא לא התרוממו מבחינה עסקית כיוון שלא "פגשו" מודל עסקי בר-קיימא (מי משלם?). דוגמה נוספת ואחת הידועות והמרתקות ביותר בתחום, זה ווטסון, טכנולוגיית הבינה המלאכותית שפיתחה IBM, ונעשה בה שימוש כסייען לאבחון רפואי עבור רופאים. (ראו את המאמר המעניין ב-NY TIMES).
אבל ישנן גם דוגמאות אחרות לחברות שמצליחות הן טכנולוגית והן עסקית, למשל מערכות מדהימות דוגמת wiz.ai לשבץ מוחי, ai.doc, iMedis (עם תרומה קטנה שלנו) ועוד. להערכתי זאת תמשיך להיות מגמה בולטת בשנים הקרובות, כי הצורך בפתרונות אוטומציה הוא גדול מאוד, גם אם בשלבים הראשונים הבינה המלאכותית בבריאות תצטרך ללמוד ללכת לפני שהיא מתחילה לרוץ (למשל להיות מוגבלת לשימושים בסיסיים יותר מדיאגנוסטיקה). אחד האתגרים הגדולים בתחום הזה הוא איפה זה פוגש את הרגולציה. הרי חלק גדול מההתפתחויות הטכנולוגיות שתוארו לעיל, מתבססות על גישה לדאטה, ומדובר בדאטה רפואי רגיש, שמוגן על פי חוק, והרגולציה שמסדירה את השימוש בו היא מורכבת מאוד, מה שמביא אותי לנושא הבא."
האצה הדיגיטלית רק מעלה עוד את הצורך האקוטי באבטחת מידע וסייבר
"משרד הבריאות עוצר מדי חודש כמאה אלף תקיפות סייבר על מוסדות רפואיים"
לצד היתרונות הרבים של מהפכת הבריאות הדיגיטלית, היא גם חושפת את מערכת הבריאות הרבה יותר מבעבר למתקפות סייבר. קיבלנו לכך המחשה חיה וכואבת במיוחד עם המתקפות שהתרחשו לאחרונה על בית חולים הלל יפה ומכון מור. במסגרת דיון חרום בוועדת הבריאות של הכנסת, שנערך בעקבות המתקפות הללו, גילה נציג משרד הבריאות, ראובן אליהו, כי משרד הבריאות עוצר מדי חודש כמאה אלף תקיפות סייבר על מוסדות רפואיים. מעבר לנזקים הנגרמים למוסדות הרפואיים, נפגעים גם המטופלים. כך למשל, במתקפה על מכון מור פורסמו פרטים אישיים של אלפי מטופלים.
"על פי מחקר שנערך השנה, במסגרתו נבדקו אפליקציות בתחומי הבריאות בחנויות האפליקציות", אומר קליימן, "כ-88% מהאפליקציות בתחום הבריאות יכולות לאסוף דאטה, ובחלק מהמקרים גם לשתף דאטה של המשתמשים. כשחושבים על זה שמדובר בדאטה רפואי רגיש, מתחילים לקבל קצת מושג על המורכבות הגדולה של ניהול והגנה על מידע כזה, כמו גם המורכבות של הסטנדרטים הרגולטוריים שצריך לתת עליהם את הדעת.
ועוד לא אמרתי מילה על הפורמטים שונים של מערכות מידע בהם משתמשים ארגונים, או על הצורך לסנכרן בין מערכות שונות כמו בתי חולים, קופות חולים ועוד. אם להזכיר דוגמה חמה, שנצטרך לתת עליה את הדעת בשנה הקרובה: פרוטוקול FHIR®=Fast Healthcare Interoperability Resources – פרוטוקול שמטרתו לייצר אחידות בין מערכות הבריאות בארה"ב, וצפוי להיכנס לתוקף עד סוף 2023. המשמעות היא שמערכות שלא יתקשרו ב- FHIR® לא יוכלו לעבוד בארה"ב."
ביקשנו ממוטי צ'יקו, מנכ"ל ,Matrix 2Bsecure להרחיב על האתגרים הייחודיים המאפיינים את מרחב הסייבר בתחום הבריאות, במיוחד על רקע מהפכת הבריאות הדיגיטלית. לדבריו:
"המאפיינים הייחודיים של מערכת הבריאות, המורכבות והחדשנות של עולם הבריאות הדיגיטלית, מאפשרים לתוקפים להעצים את אפקט הפגיעה במערכות אלו. בעקבות המהפכה הדיגיטלית, לאוכלוסיות רבות יש גישה קלה למערכות הבריאות, ובצד הערך הברור לציבור, הדבר חושף את המערכות הרגישות במידה הרבה יותר גדולה מבעבר. פתיחות המערכות למשתמשים, המידע הרב הקיים במערכות, אחסון הנתונים בענן, כל אלה ועוד יעלו את הצורך בפתרונות אבטחה ברמה הגבוהה ביותר. כיום, ישנם פתרונות טכנולוגיים לכלל האיומים, אבל התחום כל הזמן ממשיך להתפתח, ובשנים הקרובות יופנו משאבים רבים לפיתוח פתרונות לשיפור מערכות ההגנה הקיימות כיום.
האתגר הטכנולוגי האמתי, לטעמי, יהיה בתחזוקה ושימור רמת האבטחה לאורך זמן, וכן ביכולת של יחידות הסייבר הארגוניות לשתף מידע ביניהן, לבצע קונסולידציה ואחידות למרחב האיומים, ולנטר הכול מנקודה אחת. אחרת אנו נהיה עדים לטכנולוגיה מתקדמת, שמספקת פלטפורמה לטיפול בחולה, אך יחד עם זאת מאוימת על בסיס קבוע ומתקשה להתגונן מפני המתקפות התדירות. במסגרת כנס בנושא, שנערך במרכז IMed לחדשנות ויזמות רפואית במרכז הרפואי איכילוב, בנובמבר 2021, הכריז פרופ' רוני גמזו על הקמת תכנית חירום מיוחדת למיזמים בעולמות הסייבר ההגנתי למערכות הבריאות. כמו שאני רואה את הדברים, כל פתרון כדאי שיהיה הוליסטי, וייקח בחשבון חדשנות טכנולוגית בתחומים של דיגיטל, דאטה, סייבר וענן – כחלק מאותה מערכת, אותו אקוסיסטם."
קליימן סיכם ואמר כי "הטכנולוגיה מחוללת שינויים דרמטיים בתחום הבריאות, וכי אפשר היה עוד להמשיך ולדבר על הנושא רבות, היריעה רחבה יותר מאורך הכתבה. יש לנו את הזכות לחיות בעידן שבו השינוי מתרחש לנגד עינינו ממש, ואנו חווים את התרומה של הטכנולוגיה לחיינו מהר יותר מכל מה שחווינו בעבר."
מלאו פרטים ונחזור אליכם בהקדם
כל השדות המסומנים ב * הינם שדות חובה








